

この連載ではQ&Aの形で胃粘膜下腫瘍について説明しています。今回も粘膜下腫瘍の手術方法についてです。ちょっと難しいところもあるかと思いますが、じっくり読んでください。
A:食道胃接合部(食道と胃のつなぎ目、または噴門)に見つかった粘膜下腫瘍では、胃全摘または噴門側胃切除術が必要と説明を受ける場合があると前回書きました。患者さんは大きなショックを受けます。健康で、自覚症状もなく、検診などで偶然見つかったのに、突然胃全摘と言われるのですから。
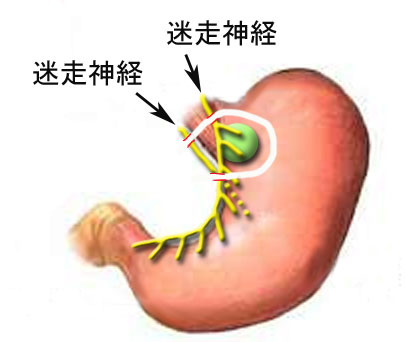
何とか胃を残す方法はないものかと調べたくなるのが 普通です。しかし標準的な治療法として推奨されるのはやはり胃全摘または噴門側胃切除です。ひとまずこれらの手術を受けざるを得ないと覚悟しなければなりません。しかし、選択肢がほかにないわけではありません。胃内手術と呼ばれる特殊な手術方法です。胃内手術では、胃の内側から腫瘍をくりぬいてしまうので、胃を全部残すことができます。すぐ外側にある迷走神経の幹を傷つけないというのがミソです。
A:食道胃接合部(食道と胃のつなぎ目、または噴門)に見つかった粘膜下腫瘍に対して、胃を全部残して腫瘍だけくりぬくという都合のいい手術方法が、胃内手術です。何度も繰り返しますが、胃内手術は標準的な治療法としてガイドラインで推奨されているものではありません。特殊な治療方法で、この手術の内容をよく理解したうえで選択する必要があります。
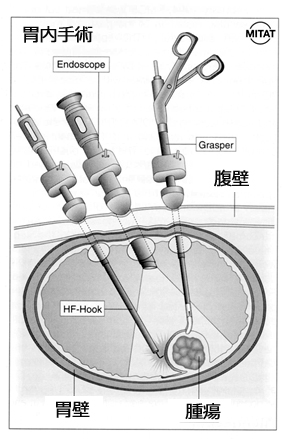
胃内手術の方法を書きます。私はこの手術を1993年から開始しましたので、すでに30年近く経験していることになります。少し専門的になりますのでわかりにくいかもしれませんが、ゆっくり読んでみてください。
この手術は全身麻酔で行います。1993年に最初に開発した手術方法を説明します。
おなかの壁と胃の壁を同時に貫くように、3本のポート(細いチューブ)を胃の中に挿入します。これらのポート通して、カメラや手術器具を胃の中に入れ、手術を行います。胃の中は狭いのですが、経験を生かして器具類を巧みに操作し、食道胃接合部にある腫瘍を胃の内側からくりぬきます。そこにできた穴(胃の欠損部)は丁寧に手縫いで閉じ、元通りの形に戻します。自動縫合器などの便利な器具を使用すると、大きく切り過ぎたり、理想的な形に修復できないので、丁寧な手の動きを駆使した技術が必要です。またこの解説でわかるように、胃内手術では、腫瘍のくりぬきをすべて胃の内側から行いますので、外を走っている迷走神経(Q10参照)を一切傷つけません。胃の運動は正常に保たれます。逆流防止機能を担っている噴門周囲の構造もいっさい破壊しませんので、術後の逆流性食道炎は非常に起こりにくいです。このような理由から、胃内手術では胃を全部残したまま腫瘍だけを切り取ることができるのです。
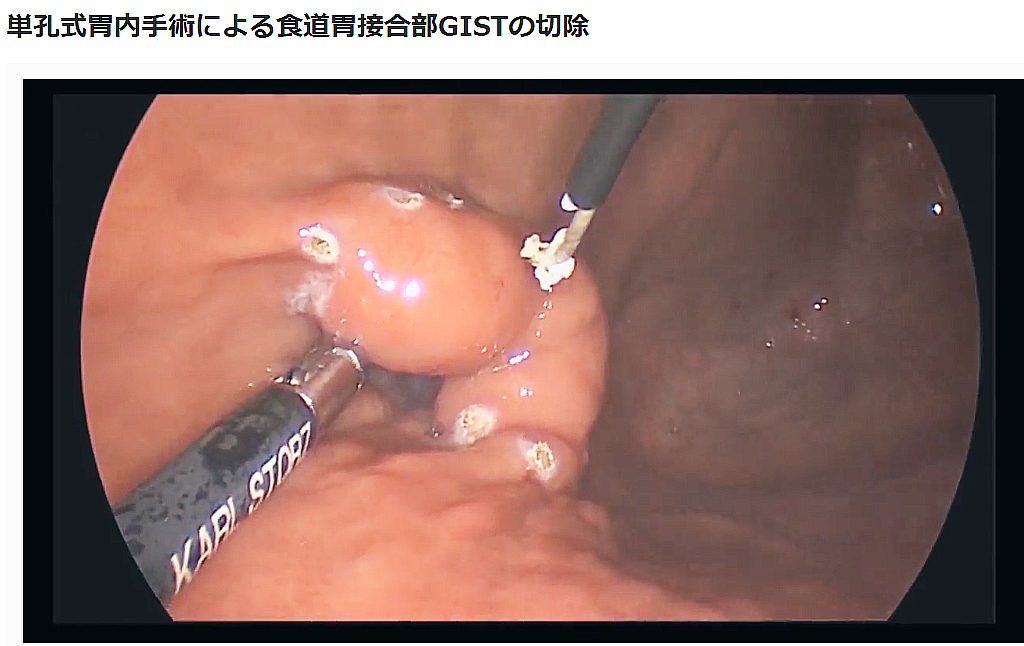
上述したのが、オリジナルの胃内手術ですが、10年ほど前から「単孔式胃内手術」や「針孔式胃内手術」という、さらに体に負担が少ない最新の方法を編み出し、良い成績を出してきました。単孔式胃内手術の実際の動画がドクターズゲートさんのサイトで閲覧できます。<こちらから動画を見る>
胃内手術の臨床成績や長期予後はすばらしく良かったので、すでに権威ある国際雑誌に報告してあります。英語が得意な方は是非ご一読ください。
☆ ☆ ☆ ☆ ☆
私は胃内手術を始め、腹腔鏡での胃粘膜下腫瘍手術を1993年(金沢大学病院勤務時代)から積極的に行ってきました。2012年からはメディカルトピア草加病院で手術を行っていますが、2020年6月までの同病院での胃粘膜下腫瘍手術総数は400人を超えています。この手術数は世界でもトップレベルと思います。日本全国、あるいは海外からも、胃の温存を希望する患者様が手術を受けに来てくださいます。